Artroplastia de cadeira
1992/11/01 Agote, Jose Antonio Iturria: Elhuyar aldizkaria

A artroplastia de cadeira consiste en substituír a superficie da articulación da cadeira por materiais artificiais. Esta articulación, como calquera articulación, ás veces vese afectada por diferentes enfermidades nas súas superficies, destruíndo o cartílago da superficie articular ou o óso subcondrial. Todo iso produce no paciente tres efectos funcionais básicos que sofre na súa vida cotiá: cojera, dor e perda de movemento.
Historia
A artroplastia de cadeira completa é o método de reconstrución articular máis utilizado en todo o mundo.
A evolución das próteses de cadeira materializouse en tres áreas: a mellora dos deseños de próteses, a mellora das técnicas de fabricación mediante o uso de materiais cada vez máis adecuados e o coñecemento máis profundo da mecánica de cadeira mediante a mellora das técnicas cirúrxicas.
A fabricación das primeiras próteses iniciouse no século pasado, pero debido á baixa calidade das materias primas (chumbo, aluminio, zinc, coiro, boli, boj, ...) foron derrotas totais.
As primeiras próteses utilizábanse paira modificar una das dúas superficies da articulación e a superficie era unicamente a cabeza do fémur (só cambiaban a parte femur da cadeira sen cambiar o cotilo). Nesta liña partiron as primeiras próteses de materiais modernos. As próteses femorais de aceiro e cromoconalto datan dos anos cincuenta. Estas próteses cambiaban a superficie da cabeza do fémur como un gorro. Por iso denominábaselles “prótese de copa”. Os irmáns Judet empezaron a colocar próteses acrílicas nos anos corenta. Nos anos sesenta comezaron a colocarse prótese ceflónicas de teflón sen ningún resultado.

Para entón xa se presentaron as novas próteses metálicas, pero que en lugar do gorro ou ou deseñador tiñan una raíz metálica paira plantar dentro da canle da medula espinal. Os primeiros exemplos foron as próteses de Thomson e Moore.
Pero todas estas endoprótesis femorais tiñan o mesmo problema: xa que se substituía una das dúas superficies da articulación, o xogo realizábase entre o cotilo con cartílago e a prótese metálica. Desta maneira o cotilo se erosionaba rapidamente e aos poucos anos as minas recuperábanse. Por tanto, e á vista deste problema, considerouse como solución máis adecuada a substitución de ambas as superficies. Así comezou a xeración de próteses completas até a data. A primeira xeración de próteses completas foron as próteses de Urist, Ring e Mckee-Star. Nestas próteses as dúas superficies articulares eran metálicas; prótese de alta fricción. A consecuencia foi a relaxación das próteses e a aparición de novas doenzas.
Cando comezou o camiño de toda a prótese, había que solucionar outro problema: estudar e seleccionar materiais que soportaban o movemento e a fricción articular. E neste sentido hai que considerar como pioneiros os traballos de Sir John Charnley, que explorou todos os campos da prótese de cadeira.
Uno dos avances logrados por Charnley foi atopar a consistencia da unión entre a prótese e o óso. Obtivo este punto con cemento ou cemento acrílico, polimerizando ou endurecendo a temperatura ambiente natural. Ao analizar os resultados dun novo modelo de prótese tómase como punto de referencia a prótese de Charnley.

Os estudos dos últimos anos e dos novos modelos actuais van por dúas vías: a vía de estudo que pretende conseguir prótese sen cemento acrílico ou cemento acrílico e a vía do cemento acrílico, tratando de conseguir melloras no cemento.
Compoñentes e materiais da prótese
Desde que en 1959 Charnley presentou a súa prótese, esta sufriu numerosas transformacións no seu deseño, materiais e solucións e medios de amasado no óso. Como sería longo e complicado facer una lista de todos os cambios e modelos que apareceron no mercado, elixirei un modelo xeral e describirei os máis habituais que existen no mesmo.

En calquera prótese actual habería que diferenciar os dous compoñentes que sofren fricción, os compoñentes de soporte e os sistemas de unión.
Dous compoñentes sometidos a fricción
A copa ou cúpula semiesférica do cotilo e os complementos femorais esféricos.
O principal problema que se tivo que resolver neste campo foi a consecución dunha fricción de baixo nivel entre os compoñentes, reducindo no posible o desgaste que xeraría o uso. Utilízanse catro tipos de binomios ou parellas diferentes e utilízanse nos seguintes accesorios: metal/metal, plástico/metal, plástico/cerámica e cerámica/cerámica. Destes catro modelos, o metal/metal é o que se atopa actualmente totalmente excluído.
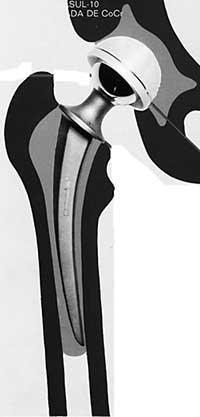
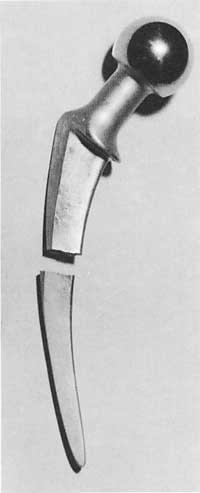
A cabeza colócase na raíz que se insere na canle de fémur. Nalgunhas próteses a cabeza, o pescozo e a raíz forman una soa peza, pero na maioría dos casos presenta dúas pezas diferentes.
Compoñentes soporte
É o transmitente do peso ou das forzas. É a raíz da prótese e é case sempre metálica. Este compoñente cobre a distancia da cabeza ao óso (transmitindo cargas) e colócase na canle da medula espinal. É o aspecto que máis cambios sufriu.
A raíz divídese en catro partes: pescozo, gravata (non aparece en moitos modelos), parte metafisaria da raíz (parte subxacente) e parte diafisaria ou cola da raíz.
Os modelos de deseño destas dúas últimas partes da raíz aumentaron considerablemente en canto a lonxitude, curvatura, forma de corte e matices superficiais.
A raíz sempre é metálica e entre os metais os máis utilizados son os aceiros, cobaltos de cromo ou estelitas e titanio.
Sistemas de unión
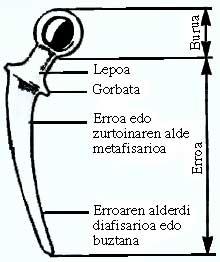
Os accesorios das próteses descritos até o momento deben unirse aos ósos do corpo (cotilo e fémur) para que se produza a transmisión de forzas.
Segundo a forma en que a prótese se asocia ao óso, existen dous sistemas ou conxuntos de próteses: os que utilizan cemento acrílico paira realizar a unión e as próteses que se impuxeron a presión sen cemento.
Charnley foi pioneira na utilización de cemento acrílico na súa prótese. En realidade este material é una resina de metilo polimetacrilato á que se lle atribúen algúns inconvenientes: o quecemento que se produce na reacción de endurecemento no momento da súa colocación, a toxicidade, a fraxilidade e a desestruturación do cemento que se produce co tempo pola súa baixa resistencia a fatígaa. Algunhas son reais, outras máis teóricas.
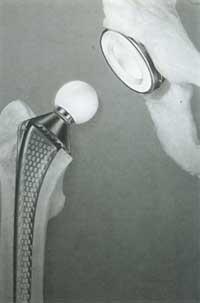
Nun principio considerábase que o cemento acrílico era un medio de pegar a prótese, polo que se consideraba que canto máis cemento colocásese mellor. A medida que se foi coñecendo e profundando na experiencia foise descubrindo que non hai adhesividad. A súa función é realizar a interfase entre a prótese e o óso, é dicir, a adaptación. Segundo esta teoría, o cemento debería usarse de forma prudente e o menos posible, dispersándoo homogéneamente na interfase entre a prótese e o óso.
No caso de prótese que utilizan sistemas de fixación biolóxica, o metal das próteses únese directamente ao óso. Fai uns vinte anos que comezou este sistema. A superficie da prótese está rechea de engurras e poros. Así o óso, cando crece, pode agarrarse firmemente á prótese entrando en poros e engurras. En consecuencia, conséguese a unión entre a prótese e o óso.
A introdución do óso á superficie de prótese require una unión temporal primaria da prótese, que se obtén por presión, mediante a unión da peza protésica ao óso mediante uns parafusos ou mediante o atornillado directo da peza da prótese. Nestes casos, debe evitarse a carga do membro portador da prótese durante o desenvolvemento do enlace biolóxico ou secundario.
Indicacións da prótese de cadeira
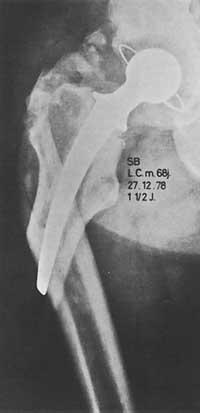
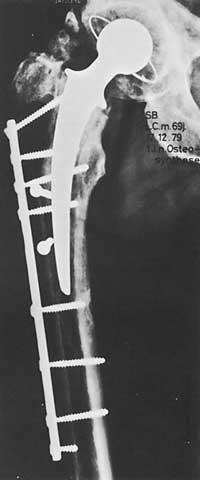
Nun principio, a indicación paira colocar prótese na cadeira era era un paciente discapacitado con dor maior de 65 anos, cando anteriormente non se obtiveron resultados positivos con outras medidas de carácter ezkirúrgico.
A función do cambio tiña una importancia secundaria. Cando se empezaron a describir os bos resultados, as indicacións comezaron a estenderse a outras enfermidades. Ver táboa Enfermidades de cadeira nas que toda a prótese está indicada.
Doutra banda, hai que saber que a artroplastia total (prótese completa) non é o único tratamento cirúrxico que se pode realizar na cadeira a quen sofre a dor.
Antes de recomendar calquera intervención reconstructiva de cadeira, débense utilizar medidas non cirúrxicas até o límite final (perda de peso, medicación antiinflamatoria, circulación cun báculo e outras medidas ortopédicas médicas). Con estas medidas moitas veces conséguese aliviar as dores, evitando ou atrasando a necesidade de artroplastia.
Por tanto, a colocación de prótese estaría indicada, aínda que as dores tomadas polos analxésicos normais impiden ao paciente levar una vida normal. A dor é a primeira e completa indicación cirúrxica. Por iso, os pacientes que están a perder o movemento da cadeira non teñen indicación de colocar a prótese se non teñen dor nin dor.
Contraindicaciones
A artroplastia é una cirurxía de alto nivel. Hai que ter en conta as complicacións e a mortalidade (1%-2%).
Por iso, antes de recomendar a artroplastia é necesario indagar ben o estado ou a saúde xeral do paciente, especialmente as enfermidades renais, cardíacas, hepáticas e cerebrais.
As contraindicaciones específicas paira a artroplastia serían:
- Infección activa previa de cadeira.
- Outra infección corporal (ouriños, pulmón, pel, ...)
- Aparición de enfermidades de destrución rápida do óso (osteo-porosis profunda, osteopenia progresiva xeneralizada, ...)
- Articulación neurotrófica. Enfermidade neurológica progresiva.
- Cando se atopan afectados por cancro e na zona de cadeira hai importantes carencias óseas.
Duración media da prótese
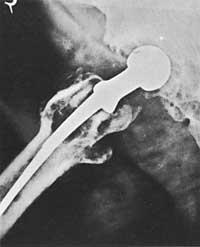
Uno dos problemas máis característicos da prótese de cadeira é a predición do prazo de duración da prótese.
Todos os estudos publicados mostran excelentes resultados paira o tres primeiros anos. A medio prazo os resultados son moi bos. Nun período de cinco anos o seu éxito oscila entre o 80% e o 90%. As porcentaxes de fracaso comezan a incrementarse a partir dos oito anos. A degradación funcional iníciase nos casos do 20-30% desde a intervención até o oitavo ano, debido á relaxación dalgún compoñente da prótese.
As medicións dos resultados a longo prazo presentan algúns inconvenientes, xa que case todos os pacientes son anciáns e teñen una actividade física moi reducida. Noutras ocasións, a perda da pegada dos pacientes ou a morte por outra enfermidade non poden determinar até cando podería durar.
É máis significativo analizar a duración das próteses implantadas nos mozos, xa que nestes casos a esperanza de vida é maior e a actividade física que se esixe á prótese durante eses anos é moito maior.
As estatísticas mostran que o risco de relaxación nos mozos é un 20% superior ao habitual. Estes resultados xustifican a necesidade de ser prudente antes de pór una prótese a un mozo.
Complicacións
É necesario dicir que grazas aos avances do medicamento reduciuse considerablemente o número de complicacións.
Algunhas complicacións de toda a artroplastia teñen que ver directamente coa intervención ou coa mesma técnica. Outras son complicacións relacionadas coa saúde xeral do paciente.
Todos os datos que dispomos sobre as complicacións propias do técnico ou da propia artroplastia proceden de estudos realizados en artroplastias cementadas. En canto ás complicacións das artroplastias sen cemento, pola experiencia de poucos anos aínda non dispomos de datos concretos e limítanse a tres puntos: rotura do fémur ao pór a raíz a presión, aflojamiento da copa ou raíz do cotilo e desaparición do óso da osteolisis ou metafísica do fémur.
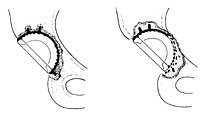
As complicacións que poden presentarse son: rotura da inxestión (que se está reducindo), luxación da prótese (que de cando en cando se produce), coáculos postoperatorios (que se reduciu moito), infeccións urinarias postoperatorias (que se reparan facilmente e a curto prazo), infección da prótese postoperatoria (que é a complicación máis temida, pero que se produce nun 0,5%-1%), infección tardía da prótese (que se produce una heteroxeneidade ao redor de 10%). Pode impedir o movemento da prótese, en diferente medida segundo os casos. Prodúcese nun 5%. ).
O futuro da prótese
O futuro da prótese de cadeira está a traballarse actualmente en dúas áreas: investigación e deseño de novos materiais e melloras técnicas operatorias.
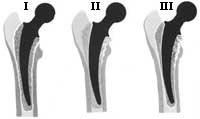
A área de novos materiais está a investigar en tres áreas: na redución da fricción, nos compoñentes que serven de soporte e na área de unión ou sistema de fixación.
As melloras técnicas operatorias baséanse en tres criterios: conseguir una boa reconstrución arquitectónica da cadeira, conseguir a menor agresividade do tecido brando e reducir os riscos de complicacións.
Deberíase prestar especial atención a reducir o risco da técnica operatoria. En Francia, por exemplo, nos últimos anos colocáronse máis de 50.000 próteses de cadeira. O futuro destas próteses dependerá, sen dúbida, dos materiais, pero en gran medida da calidade da técnica de implantación da prótese.
A técnica cirúrxica non se aprende en libros e papeis publicitarios. É o resultado dun traballo en equipo constante que require un bo coñecemento da anatomía, a comprensión das leis protésicas e una rigorosa visión crítica.
Sobre o paciente portador de prótese

As mentalidades cambiaron nos pacientes. Fai 20-30 anos a colocación da prótese era una mentura polo número de complicacións que había.
Na actualidade, entramos na época da rutinización e estendeuse moito o recoñecemento e a confianza na prótese.
O desexo dun paciente de moverse no seu coche un mes despois do día da cirurxía converteuse en algo case cotián. Outros queren que a prótese se inicie ou siga nos seus gustos.
Non é posible realizar unha listaxe exhaustiva de todos os movementos e tarefas recomendadas e non recomendadas polo momento. Cando o paciente está hospitalizado hai que “educalo” indicando que actitudes debe evitar e que potenciación debe adoptar para que non se produzan localizacións postoperatorias segundo o modelo de prótese.
Deberían evitarse os deportes que poidan provocar golpes na vida cotiá. Os límites do exercicio ou da sonorización non son determinables, xa que existen grandes diferenzas segundo os casos.
ENFERMIDADES DE CADEIRA CON PRÓTESE TOTAL INDICADA
- Artrite: a) reumática b) artrite reumática xuvenil (Enfermidade de Still) c) espondilitis anquilopoyética d) artrite dexenerativa: – primario – secundario ou consecutivo: – epifisiolisis do cabezal femoral – displasia ou luxación de cadeira por nacemento – luxación traumática – coxa launa (Leeg —calve— Enfermidade de Perthes) – rotura traumática do cotilo – hemofilia
- Necrosis abascales (da cabeza do fémur): – como consecuencia da fractura ou da localización – idiopática – epifisiólisis do cabezal femoral – hemoglobinopatías (enfermidade drepanocítica) – enfermidade renal – por cortisona – alcoholismo – enfermidade de mergulladores – lupus – enfermidade de Gaucher
- Pseudoartrosis: fracturas de óso de cadeira ou pescozo femoral que afectan á cabeza femoral
- Artrite piogénicas ou osteomielitis: – hematógeno – postquirúrgico
- Tuberculose
- Barro ou por nacemento
- Fusión cadeira (anquilosis)
- Fracasos de operacións previas: a) osteotomía; b) artroplastias de copa; c) próteses parciais ou cefálicas; c) técnica de Girlestone; e) fracaso da prótese total colocada anteriormente.
- Cancro que capta cotilo ou cabeza femoral
- Enfermidades hereditarias (ex. acondroplasia).

Gai honi buruzko eduki gehiago
Elhuyarrek garatutako teknologia