Texte rédigé en basque et traduit automatiquement par Elia sans révision postérieure. VOIR L'ORIGINAL
RNA messager, essence nouveaux vaccins
2021/02/03 Galarraga Aiestaran, Ana - Elhuyar Zientzia Iturria: Elhuyar aldizkaria
Les deux premiers vaccins autorisés par l'Agence européenne des médicaments pour se protéger du COVID-19 sont basés sur l'ARN messager. Grâce à leurs caractéristiques, ils ont prouvé leur efficacité et leur sécurité avant les vaccins classiques. Cependant, son développement n'a pas cessé et d'autres vaccins basés sur l'ARN messager sont en cours, parmi lesquels Isabel Sola Gurpegi et ses collègues, au Centre Espagnol de Biotechnologie.
Ed. OMS
Les vaccins sont essentiels dans la stratégie de lutte contre la COVID-19. Grâce à elles, les personnes vaccinées ont formé leur système immunitaire pour éviter la prolifération du virus et l'infection par SARS-CoV 2.
Les vaccins classiques réussissent à l'intérioriser pathogène, affaibli et inactif, comme le vaccin triple viral et la poliomyélite. D'autres, comme ceux de l'hépatite A et B, portent des protéines antigéniques de l'agent pathogène, qui génèrent une réponse immunitaire.
En outre, il existe également des ingénieurs génétiques pour la transformation de virus inoffensifs tels que les adénobiruses, qui incorporent des informations génétiques pour la production de protéines antigéniques. Ils sont de ce type l'Ebola et le sale.
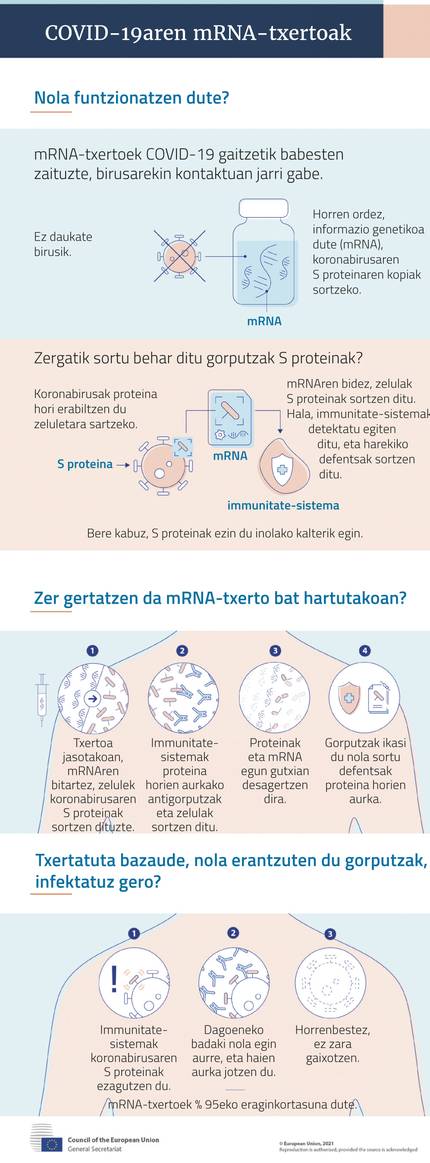
Toutes ces stratégies sont développées dans différents laboratoires du monde pour répondre au COVID-19. Cependant, les premiers qui ont commencé à s'installer en Europe ne sont pas du type mentionné ci-dessus. De plus, en dehors des laboratoires, ils sont complètement nouveaux. Et maintenant deux ont été autorisés, contre d'autres types. Ce sont des vaccins basés sur l'ARN messager (vaccins MRNA).
Évolution annuelle
Les scientifiques font des recherches depuis des années sur les vaccins d'ADN et certains le testent déjà chez des personnes comme le VIH ou la rage. Dans le cas de Koronabirus, des études menées en 2000 avec le SARS-CoV1 puis avec le MERS-CoV ont suggéré que cette technologie pouvait être utile.
Toutes ont la même base : ils ont comme matière première la molécule d'ARNm codant les directives de production des protéines antigéniques. Lorsque ce MRNA pénètre dans les cellules, il produit des protéines antigéniques dans les ribosomes des cellules, qui, lorsqu'il apparaît à la surface des cellules, réagit le système immunitaire et produit des anticorps et une réponse cellulaire. Ainsi, la personne vaccinée est protégée.
Dans leur expérience avec le SARS et le MERS, ils ont affirmé que la clé est la protéine S (spike, spicule) qui se trouve dans l'emballage des couronnes. Grâce à elle, on accède aux cellules qui infectent le virus. Par conséquent, les vaccins de MRNA de covid-19 comportent des directives pour la production de protéine S.
Cependant, ils ont dû surmonter quelques difficultés. D'une part, l'ARNm peut provoquer une réaction inflammatoire disproportionnée, de sorte que vous avez dû changer la séquence pour qu'elle ne se produise pas. Un des principaux changements est le remplacement de l'uridine nucléosida par la pseudouridine: l'information génétique ne varie pas, mais ne présente pas de risque d'inflammation.
D'autre part, sa décomposition facile l'a amené à effectuer d'autres modifications pour le stabiliser. Et pour que votre réponse immunitaire soit encore plus forte. Enfin, des méthodes ont été développées pour entrer dans les cellules du corps et éviter qu'elles ne dégradent, collectent et protègent rapidement.
En particulier, ils ont créé des nanocapcondes lipidiques. En plus de protéger les molécules d'ARNm, ils les aident à entrer dans les cellules en les fusionnant avec la surface des cellules. Dans une certaine mesure, ils renforcent la réponse immunitaire. Dans des cas exceptionnels, ils peuvent provoquer une réaction allergique grave (anaphylaxie), de sorte que les personnes présentant ce risque ne peuvent pas être vaccinées.
Sûr et efficace
Une fois ces obstacles surmontés, ils se produisent facilement et rapidement, car ils ne doivent pas se développer dans les œufs ou les cellules comme d'autres vaccins. Ainsi, 66 jours après la publication du génome de SARS-CoV2 par les chercheurs chinois, les premiers volontaires américains ont reçu la première ponction du vaccin expérimental développé par la Moderne. Les premiers résultats ont été publiés en mai, puis les sessions de Pfizer-Biontech.
Les résultats de la phase III des séances cliniques étaient encore meilleurs que prévu: Les deux ont montré une efficacité proche de 95% et la Moderne est encore mieux que celle de Pfizer-Biontech pour se protéger des symptômes graves.
Les autres ont des caractéristiques similaires. Par exemple, les deux ont besoin de deux doses: Les modernes de 100 microgrammes, avec une gamme de 28 jours, et celles de Pfizer-Biontek de 30 microgrammes, de 21 jours.
Les deux doivent être conservés à froid, mais les enveloppes lipidiques des deux ne sont pas identiques. Ainsi, Pfizer-Biontechena a besoin de -70ºC et ne dure que 5 jours au réfrigérateur. Par contre, celui de la Moderno est suffisant pour le conserver à -20ºC et dure 30 jours au réfrigérateur. Cela facilite la logistique, en particulier dans les zones où les ressources ne sont pas excessives.
Des millions de doses de ces vaccins de MRNA ont déjà été implantés dans plusieurs pays, dont Euskal Herria, et arriveront plus. L'une d'elles peut être celle développée par la pharmacie allemande Curevac. Biodonostia et Biocruces participent à la III édition des sessions cliniques. en phase, et comme ci-dessus, est basé sur l'ARNm de la protéine S. Cependant, ils ont avancé qu'il a certains avantages par rapport aux autres: ils n'ont pas besoin d'une température aussi basse pour conserver, il se produit en Europe et est l'un des plus dosages qu'il a acquis en Euskal Herria et dans les pays environnants.
Auto-réplicatif et stérilisateur
En plus des vaccins MRNA de la protéine S, des vaccins MRNA plus complexes comme le Centre Espagnol de Biotechnologie (CNB-CSIC) sont développés. Isabel Sola Gurpegi est co-directrice du laboratoire des coronavirus natifs, et selon elle, la principale caractéristique du vaccin qui se développe est son auto-réplication.
Le fait que le vaccin soit autoreplicatif a un avantage évident : il génère plusieurs copies de la molécule entrante. Cela rend les doses de vaccin beaucoup plus faibles et, par conséquent, la production est également plus économique.
En outre, l'information portant l'ARNm est beaucoup plus complète. Les vaccins précédents ne contiennent que des informations pour la production de protéines S, tandis que celles qui sont étudiées dans le laboratoire de Sola contiennent également d'autres protéines. « Nous avons vu que ces protéines génèrent également une réponse immunitaire significative. Ainsi, l’immunité que génère notre vaccin est plus complète, plus puissante et plus équilibrée que celle que nous obtenons avec les autres, et peut aussi être plus durable », explique Sola.
Par ailleurs, d'autres vaccins ont montré que l'infection de la personne vaccinée empêche la maladie. Cependant, ils ne savent pas s'ils empêchent également la réplication du virus, donc en dépit d'être vacciné il peut y avoir un risque de contagion. Pour obtenir une immunité stérilisante, c'est-à-dire capable d'empêcher la réplication du virus, la réponse doit être très puissante.
Le mode d'application influence également la capacité stérilisante. Seule a précisé que les insertions actuelles sont intramusculaires, et c'est ce que les entités régulatrices priorisent, ce qui est le plus classique. « Nous allons essayer deux voies : l’intramusculaire et le nasal. Pourquoi ? Parce que l’intrainnez facilite l’obtention d’immunité stérilisante”.
En fait, le SARS-CoV2 pénètre dans le corps à travers les membranes nasales et pharyngées, puis descend dans l'appareil respiratoire vers les bronches et les poumons. « Si le vaccin est administré par le nez, par exemple par un spray, l’immunité est exercée sur la membrane respiratoire, c’est-à-dire sur la porte d’entrée de virus. Si nous respirons le virus, cette immunité locale répondrait immédiatement par les anticorps IgA, ce qui fermerait la voie au virus. L’immunité serait donc stérilisante», a-t-il expliqué.
Chez les animaux, il a déjà été démontré que l'immunité produite par le nez est stérilisante : la protection est de 100% et le virus disparaît. En outre, étant auto-réplicatif, il a été affirmé qu'il est suffisant avec une seule dose.
Seulement gènes nécessaires
Pour qu'il soit autoreplicable ils emploient la propriété propre des virus. Semelles: « Les virus sont intrinsèquement auto-réplicatifs et contiennent pour cela des protéines concrètes : la machine d’auto-réplication. Nous portons un long chemin recherchant les coronavirus et parmi les méthodes que nous avons développées nous avons un système de génétique inverse pour transformer le génome de virus. Ainsi, nous avons extrait du génome du SARS-CoV-2 tous les gènes nocifs (gènes qui l'aident à se déplacer d'une cellule à l'autre, provoquent une inflammation, etc.) Nous n’avons laissé que ceux dont il a besoin pour se replier et encourager la réponse du système immunitaire.»
Par conséquent, l'ARNm du vaccin est répliqué par la machine naturelle du virus et effectue des milliers et des milliers de copies d'antigènes. Cela permet une protection plus complète et plus puissante que les précédentes. “Les précédents portent environ 4000 nucléotides de la protéine S, tandis que le nôtre a environ 20.000”.
Deux formes de vaccin ADN ont été testées. Une, comme ci-dessus, avec des nanoparticules et une autre avec la même ARNm. Pour cela ils répliquent leur ARNm dans des cellules. Avec cela l'ARNm obtient la protéine nécessaire pour produire l'emballage. Résultat : particules virales (VLP).
Ces VLP ont le même aspect extérieur que le SARS-CoV-2 et sont assimilés à lui dans les cellules. Quand ils sont à l'intérieur, cependant, ils ne peuvent pas s'étendre à d'autres cellules, car ils n'ont pas les gènes pour produire les protéines dont ils ont besoin. Ce système est appelé «suicide»: en entrant dans la cellule est répliqué, mais ne peut pas être étendu à d'autres cellules.
Sola reconnaît que, malgré les bons résultats obtenus en laboratoire avec ce système, ils peuvent avoir du mal à être approuvés par les organismes régulateurs, pour leur caractère innovant.
Bien que les vaccinations aient commencé, il reste encore quelques questions sans réponse, comme la durée de l'immunité qu'elles produisent et le degré de stérilisation. Ed. Biontech.
Mutations, délais et incorporations
Demandée si les mutations de virus vont affecter l'efficacité du vaccin, Sola a expliqué que les vaccins de MRNA produisent la protéine S complète et que la réponse immunitaire qu'ils produisent est contraire à beaucoup de domaines de protéine. Il est donc très difficile que les mutations détournent la réponse : même si vous ne connaissez pas un domaine, vous réagissez contre les autres. Cependant, si des changements critiques se produisaient, vous devriez changer l'ARNm messager en utilisant la même technologie.
Maintenant, les tests débuteront avec des souris humanisées, puis avec des primates et, à bon rythme, ils initieront des sessions cliniques humaines avec l'appui du CSIC et du ministère de la Santé espagnol. Si tous les résultats sont favorables, il n'exclut pas l'autorisation d'inscription en 2021.
Ainsi, un vaccin supplémentaire pourrait être administré. Vous n'avez aucun doute: « Plus de vaccins sont meilleurs. Il est possible que certains soient plus appropriés que d'autres pour des groupes de population particuliers. De cette façon, vous pouvez personnaliser partiellement les inserts. D’autre part, nous avons le défi de nous introduire dans le monde entier: si nous avons différents types de vaccins, qui se produisent dans différents endroits, certains moins chers et d’autres plus chers et avec des caractéristiques logistiques différentes, ils arriveront plus facilement à tous et à tous».
En tout cas, il est prudent et rappelle que même avec des vaccins autorisés, il reste encore des questions sans réponse, comme par exemple la durée de l'immunité qu'ils génèrent et le degré de stérilisation: « C’est pourquoi, même si elle est intégrée, il est essentiel de maintenir des mesures préventives pour éviter la transmission. »

eu es fr en ca gl
Gai honi buruzko eduki gehiago
Elhuyarrek garatutako teknologia






.jpg)